پولیپ رحم به رشد غیر طبیعی بافت رحم بر روی رحم اطلاق میشود. این توده ها به صورت عمدتاً قرمز و معمولاً نرم هستند و به دلیل وجود عروق خونی درون آنها، باعث خونریزی نیز میشوند. پولیپ رحم میتواند به صورت تکی یا چندتایی در رحم ظاهر شود و میتواند در هر سنی رخ دهد. در این مقاله به بررسی کامل و جامع پولیپ رحم پرداختیم.

پولیپ رحمی چیست؟
پولیپ رحمی یک توده غیرطبیعی است که در داخل رحم شکل میگیرد. این توده معمولاً از بافت رحمی تشکیل شده و به شکل یک توده کوچک بر روی رحم قرار میگیرد که در سونوگرافی رحم و تخمدان نیز نمایان میگردد. پولیپ رحمی قابلیت بروز به صورت چندتایی در رحم را دارد. پولیپ رحمی معمولاً در ابتدای بروز، خطرات جدی و تهدید کننده ندارد اما به مرور زمان باید حتما تحت درمان قرار گیرد زیرا مشکلاتی را برای باروری ایجاد میکند.
بیشتر بخوانید: عفونت رحم
علائم و نشانه های پولیپ رحم
پولیپ رحمی گاها بدون علائم و نشانههای واضحی رخ میدهد و توسط آزمایش های تصویری تشخیص داده میشود. اما به طور کلی برخی بانوان با وجود پولیپ رحمی، دارای نشانه های متعددی هستند که بعضی از این موارد را ذکر میکنیم:
- خونریزی غیرطبیعی قاعدگی
- بی نظمی دوره های قاعدگی
- خونریزی پس از رابطه جنسی
- درد شکمی یا درد قاعدگی غیر طبیعی
- اختلالات در عملکرد رحم·
- عدم توانایی باروری
بیش تر بخوانید => اختلالات خواب در بارداری
انواع پولیپ رحم
پولیپ رحمی به تودههایی گفته میشود که در داخل رحم شکل میگیرند. این تودهها معمولاً از بافت رحمی تشکیل شده و میتوانند به صورت تکی یا چندتایی در رحم وجود داشته باشند. انواع مختلف پولیپ رحمی عبارتند از:
پولیپ رحمی هیپرپلازی
این نوع پولیپ رحمی معمولاً ناشی از افزایش غیرطبیعی تخمکگذاری همراه با تغییرات هورمونی در رحم است که غالباً در دوران پیش از یائسگی رخ میدهد.
پولیپ رحمی فیبروئید
این نوع پولیپ رحمی ممکن است ناشی از تکثیر غیر طبیعی سلولهای عضله صاف رحم باشد. این تودهها معمولاً به صورت تودههای بزرگ و سخت بر روی پایهای الیافی قرار دارند.
پولیپ رحمی غددی
این نوع پولیپ رحمی معمولاً ناشی از افزایش غیرطبیعی غدههای رحم است. آنها ممکن است به صورت تودههای کوچک و نرم شکل گیرند.
پولیپ رحمی ترکیبی
در برخی موارد، پولیپ رحمیها ممکن است به صورت ترکیبی باشند و در آنها عناصر فیبروئیدی، غددی و هیپرپلازیک به همراه باشند.
بیشتر بخوانید: بی اختیاری ادراری در خانم ها
چه عللی سبب پولیپ رحم می شود؟
عوامل زیر در ایجاد پولیپ رحمی نقش مهمی ایفا میکنند:
تغییرات هورمونی: تغییرات در سطح هورمونهای اندومتریال (مانند استروژن) به ایجاد پولیپ رحمی منجر میشود. مثلاً افزایش سطح استروژن در دوران قاعدگی یا در حالت های هورمونی غیرطبیعی میتواند رشد پولیپ رحمی را تحریک کند.
التهابات رحمی: التهابات رحمی مانند التهابات عفونی (مانند عفونت های باکتریایی یا ویروسی) میتوانند فرایند رشد پولیپ رحمی را تحریک کنند.
اختلالات عروقی: برخی از فرضیات بر این است که اختلالات در عرضه خون به بافت رحمی میتواند به ایجاد پولیپ رحمی منجر شود.
عوامل ژنتیکی: وجود عوامل ژنتیکی نیز ممکن است در ایجاد پولیپ رحمی نقش داشته باشد. مطالعات نشان دادهاند که برخی پولیپهای رحمی با خانوادهها به صورت وراثتی ارتباط دارند.
سن: پولیپ رحمی بیشتر در زنان پس از سن 40 سال رخ میدهد و احتمال ابتلا به آن با پیشروی سن افزایش مییابد.
عوارض پولیپ رحم
- خونریزی نامنظم
- خونریزی پس از رابطه جنسی
- عفونتهای رحمی
- اختلالات دوره قاعدگی
- مشکلات در باروری
هرچند پولیپ رحمی عوارضی به همراه دارد که نسبتاً سبک هستند اما به دلیل پیشرفت سریع این بیماری در خانم ها بهتر است با مشاهده کوچکترین علائم حتما به بهترین متخصص زنان مراجعه نمایید.
بیش تر بخوانید => تاثیر چاقی بر باروری
روش های تشخیص پولیپ رحم
تشخیص پولیپ رحمی اغلب از طریق معاینه جسمانی، سونوگرافی، هیستروسکوپی و بیوپسی انجام میشود که هر یک را در ادامه توضیح خواهیم داد.
معاینه فیزیکی
معاینه فیزیکی یکی از روش های استفاده شده برای تشخیص پولیپ رحمی است. متخصص زنان برخی از نواحی خاص لگن را به آرامی فشار میدهد تا متوجه شود که توده ای از پولیپ وجود دارد یا خیر.
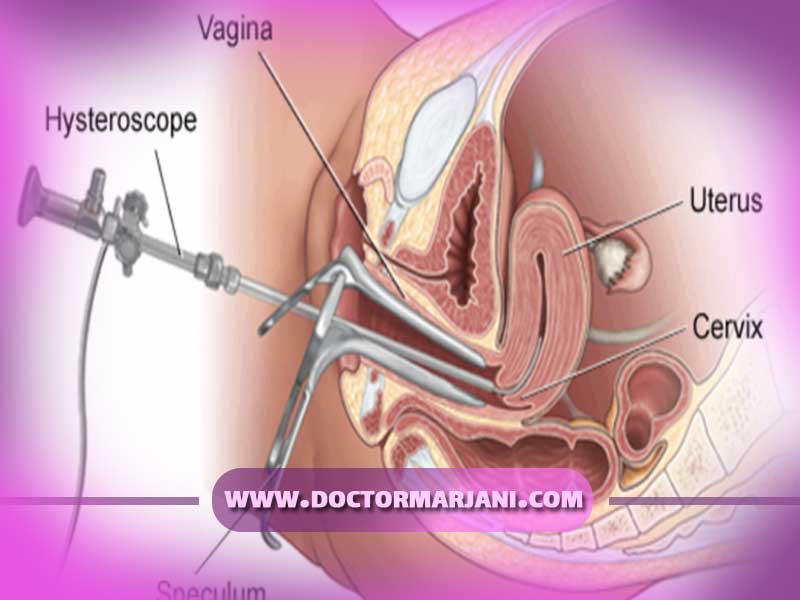
هیستروسکوپی
هیستروسکوپی یک روش تشخیصی و درمانی است که برای تشخیص پولیپ رحمی استفاده میشود. در این روش، یک دستگاه به نام هیستروسکوپ از طریق واژن و رحم وارد میشود تا تصویر واقعی از داخل رحم را فراهم کند. هیستروسکوپی به عنوان روش تشخیصی بسیار دقیق در تشخیص پولیپ رحمی مورد استفاده قرار میگیرد، زیرا این روش امکان دسترسی مستقیم به داخل رحم را فراهم میکند و امکان بررسی و برداشت نمونههای بافتی را فراهم میسازد.
بیوپسی اندومتر
بیوپسی اندومتر یک روش تشخیصی است که برای تشخیص پولیپ رحمی استفاده میشود. در این روش، پزشک یک نمونه کوچک از بافت داخلی رحم (پوشش درونی رحم یا اندومتر) را برداشت میکند و سپس نمونه را به آزمایشگاه ارسال میکند.
کورتاژ
کورتاژ به عنوان یک روش تشخیصی است که در صورت شک وجود پولیپ رحمی انجام شود. پس از گرفتن نمونههای بافتی به وسیله کورتاژ، این نمونهها به آزمایشگاه ارسال شده و تحت میکروسکوپ بررسی میشوند تا تشخیص نهایی قرار داده شود.
هیستروسونوگرافی
هیستروسونوگرافی یک روش تشخیصی است که برای تشخیص پولیپ رحمی استفاده میشود. این روش به طور معمول با استفاده از سونوگرافی ترکیبی از سونوگرافی و هیستروگرافی انجام میشود.
در هیستروسونوگرافی، پزشک یک ماده نمایشی (مثلاً محلول نمک یا محلول سدیم هیدروکسید) را به داخل رحم تزریق میکند. سپس با استفاده از سونوگرافی، تصاویر سونوگرافی رحم وجود پولیپ را در حین تزریق ماده نمایشی ثبت میکند. این روش به پزشک امکان میدهد تا بافتهای ناهنجار رحم را به صورت واضحتر و دقیقتر مشاهده کند.
بیشتر بخوانید: علل شل شدن واژن
روش های درمانی برای پولیپ رحمی چیست؟
برای درمان پولیپ رحمی، روشهای مختلفی وجود دارد که انتخاب آنها بستگی به ویژگیهای پولیپ، علائم مربوطه، سن و عمومیت بیماری دارد.
کورتاژ: کورتاژ روشی است که در آن بافت پولیپ از رحم برداشته میشود. این روش به عنوان روش درمانی و همچنین تشخیصی استفاده میشود.
برداشت لیزری: از یک لیزر برای برداشت پولیپ استفاده میشود. لیزر به صورت دقیق بافت پولیپ را از رحم جداسازی میکند.
تجویز داروها: در برخی موارد، استفاده از داروها مانند هورمونها میتواند برای کاهش اندازه پولیپ و کنترل علائم مرتبط مفید باشد. مثلاً مصرف استروژن در موارد پولیپهای کوچک و بیماران قبل از بلوغ ممکن است توصیه شود. پولیپ رحم به تنهایی با دارو درمان نخواهد شد.
جراحی پولیپ رحم: در مواردی که پولیپ بسیار بزرگ باشد یا به صورت تکراری بروز کند، جراحی هیستروسکوپی انجام میشود. در این روش، با استفاده از ابزارهای جراحی و ترقهای، پولیپ از رحم برداشته میشود.
نتیجه گیری
پولیپ رحمی یکی از مشکلاتی است که در برخی بانوان شایع بوده اما خوشبختانه امروزه تکنیک های متعددی برای درمان این نوع پولیپ ها به وجود آمده است و نیازی به نگرانی برای عدم باروری در این راستا وجود ندارد.
سوالات متداول
پولیپ رحمی در برخی موارد باعث عدم توانایی باروری میشود. علت این امر ارتباط پولیپ رحمی با تخمکگذاری و روند تثبیت جنین در رحم است. پولیپ رحمی به عنوان یک مانع فیزیکی در مسیر تخمک و جنین قرار گرفته و باعث کاهش احتمال تثبیت جنین در رحم میشود.
– مصرف مواد غذایی به اندازه کافی از میوهها و سبزیجات
– مصرف منابع سالم چربی
– حفظ وزن سالم

دکتر مهتاب مرجانی در سال ۱۳۶۷ با رتبه ۱۲ کنکور وارد دانشگاه علوم پزشکی تهران شد. وی درسال ۱۳۷۶ دوره تخصصی زنان، زایمان و نازایی را شروع کرد و از سال ۱۳۸۰ به عنوان متخصص زنان، زایمان و نازایی مشغول به کار شد. دوره تکمیلی لاپاراسکوپی را در محضر دکتر عادل شروین فرا گرفت و دوره های هیستروسکوپی، کلپوسکوپی و کربوکسی تراپی را هم به طور تکمیلی گذراند.
دکتر مرجانی عضو کمیته علمی انجمن زنان و مامایی ایران، عضو انجمن سرطانهای زنان، انجمن طب مادر و جنین و انجمن جراحان درون بین ایران است.



0 Comments